
Le diabète, ou diabète sucré, touche actuellement 200 millions de personnes dans le monde et constitue la cinquième cause de mortalité. Cette maladie chronique, en constante augmentation, est caractérisée par un excès de glucose dans le sang (hyperglycémie), qui entraîne des mictions abondantes et une soif intense. On distingue le diabète de type 1 et le diabète de type 2, qui n’ont pas la même cause, mais peuvent entraîner les mêmes complications. Celles-ci découlent des atteintes des vaisseaux sanguins causées par l’excès de sucre : infarctus, accident vasculaire cérébral, ulcère, gangrène, rétinopathie diabétique, insuffisance rénale, troubles sensitifs, etc.
La glycémie est le taux de glucose dans le sang. Sa régulation est principalement assurée par deux hormones produites par le pancréas, l’insuline et le glucagon. Ces deux hormones ont des effets antagonistes : l’insuline abaisse la glycémie en favorisant l’utilisation et le stockage du glucose, tandis
que le glucagon provoque sa libération dans le sang par le foie. Le taux de glucose dans le sang, qui est normalement d’environ 5 millimoles par litre (ou 1 gramme par litre), peut être mesuré par analyse sanguine.
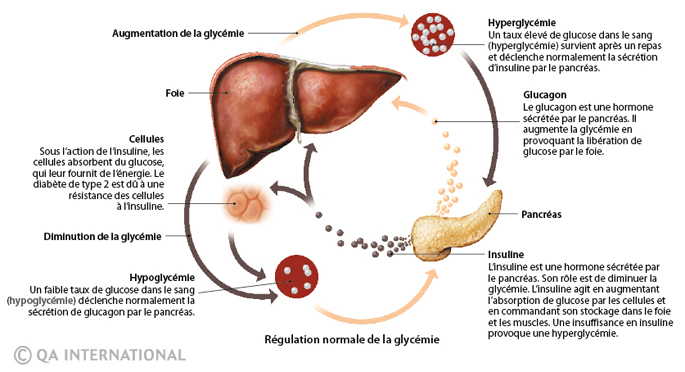
L’hyperglycémie est une augmentation du taux de glucose dans le sang, considéré comme pathologique au-delà de 7 mmol/l ou 1,2 g/l. L’hyperglycémie importante et soutenue provoque de la fatigue, une augmentation de l’appétit et une soif intense. Elle est traitée par un régime alimentaire adapté, par des médicaments hypoglycémiants ou par l’injection d’insuline. L’hypoglycémie est une diminution du taux de glucose dans le sang (inférieur à 3,5 mmol/l ou 0,6 g/l), susceptible de provoquer une perte de connaissance. Chez les diabétiques, une hypoglycémie peut survenir à la suite d’un surdosage d’insuline, en cas de traitement hypoglycémiant, après une activité physique ou un repas insuffisant. Elle est alors traitée par administration de sucre.
Le diabète de type 1, ou diabète insulinodépendant, est une maladie auto-immune qui provoque la destruction des cellules du pancréas produisant l’insuline, ce qui entraîne une hyperglycémie. Il regroupe 10 % des cas de diabète et se déclare généralement avant 20 ans, le plus souvent vers l’âge de 12 ans. Le pancréas étant incapable de produire de l’insuline en quantité suffisante pour empêcher l’hyperglycémie, le traitement du diabète de type 1 nécessite l’administration régulière d’insuline. Il nécessite également un régime alimentaire adapté et un autocontrôle fréquent de la glycémie par prélèvement capillaire. Si elle n’est pas traitée, la maladie peut provoquer un coma, voire le décès. Au début de la maladie, le patient ne ressent souvent aucun symptôme. Lorsque la glycémie atteint des valeurs très élevées, l’organisme tente d’éliminer l’excès de glucose en augmentant la fréquence et l’abondance des mictions, et en produisant une urine très sucrée. Il en découle une déshydratation qui entraîne une soif intense. L’appétit augmente, mais cela n’empêche généralement pas l’amaigrissement. Le diabète de type 1 provoque aussi de la fatigue et des maux de tête, et peut favoriser les infections répétées.
Le diabète de type 2, ou diabète non insulinodépendant, est une maladie chronique caractérisée par la résistance des cellules de l’organisme à l’action de l’insuline produite par le pancréas. Les cellules assimilent mal le glucose et celui-ci s’accumule dans le sang (hyperglycémie). Par conséquent, le pancréas fournit de plus en plus d’insuline pour faire baisser la glycémie, sans effet. Il s’épuise progressivement, entraînant une diminution de la production d’insuline qui doit être compensée par des injections. Le diabète de type 2 est lié au vieillissement, à l’obésité, à la sédentarité ainsi qu’à des facteurs génétiques mal connus. Il est en augmentation dans les pays industrialisés et apparaît généralement vers 50 ans, mais il est de plus en plus fréquent chez les plus jeunes. Il peut demeurer asymptomatique pendant plusieurs années avant d’être révélé par une complication. Son traitement repose sur la réduction des apports alimentaires en sucre et en graisses, sur l’augmentation de l’activité physique et sur l’administration de médicaments hypoglycémiants ou d’insuline.
Le diabète gestationnel, ou diabète de grossesse, est une intolérance au glucose qui survient au cours de la grossesse, généralement au cours du sixième mois. Il peut entraîner un accouchement prématuré, ainsi que des complications pour le fœtus (excès de poids, malformation cardiaque) et pour la femme enceinte (hypertension gravidique). Il disparaît généralement après l’accouchement. Les femmes ayant souffert de diabète de grossesse présentent un risque élevé de développer un diabète de type 2 plus tard. Plusieurs zones d’injection sont possibles et doivent être choisies en alternance dans la même journée. Dans une même zone, chaque injection doit être distante de 3 cm de la précédente.
Les injections d’insuline sont réalisées de une à quatre fois par jour selon les individus, soit au moyen d’une seringue à usage unique, soit à l’aide d’un stylo à insuline rechargeable. Elles peuvent également être réalisées automatiquement et en continu grâce à une pompe à insuline, un appareil porté à la taille et muni d’un cathéter fixé sous la peau. Les injections d’insuline doivent être effectuées dans le tissu sous-cutané (hypoderme). Une injection dans le muscle entraînerait en effet une action trop rapide de l’insuline et un risque d’hypoglycémie, tandis qu’une injection trop superficielle entraînerait une action trop lente de l’insuline et une hyperglycémie.
Si vous êtes atteint du diabète, vous devez prendre quotidiennement plusieurs précautions afin de prévenir les complications liées à la maladie. Les principales recommandations consistent à bien contrôler sa glycémie et à adopter un mode de vie sain.
Surveillez régulièrement votre glycémie et respectez votre médication en l’adaptant aux différentes situations : sport, voyage, alimentation, etc.
Prenez vos repas et vos collations à des heures régulières et gardez un poids santé en mangeant de façon équilibrée et diversifiée. Privilégiez les aliments riches en fibres (légumes, céréales complètes, légumineuses) et les aliments pauvres en graisses, en sel et en sucre.
La pratique d’une activité physique, en particulier une activité d’endurance, vous permettra de mieux contrôler votre glycémie. Il est cependant important de porter une attention particulière à vos pieds en portant des chaussures adéquates. Veillez également à vous alimenter suffisamment avant et après l’effort, à adapter vos contrôles glycémiques et vos injections, et à avoir du sucre sous la main pour contrer une hypoglycémie.
Le diabète favorise la production de plaque dentaire et donc la destruction des tissus de soutien des dents (parodontite), en particulier lorsque la glycémie est mal contrôlée. De plus, une infection dentaire peut, à son tour, entraver la régulation de la glycémie. Il est donc important que vous adoptiez une bonne hygiène buccodentaire, mais aussi que vous contrôliez votre glycémie.
Le diabète favorise le développement d’ulcères. Nettoyez et hydratez régulièrement vos pieds. Poncez les callosités, limez vos ongles. Évitez de marcher nu-pieds. Portez des chaussettes propres et sèches ainsi que des chaussures confortables en veillant à ce qu’elles ne contiennent aucun objet blessant (cailloux, brindilles, etc.). Examinez quotidiennement et minutieusement vos pieds. En cas de lésion mineure, nettoyez, pansez et surveillez celle-ci. S’il y a infection (rougeur, gonflement, présence de pus) ou en cas de blessure plus sérieuse, consultez immédiatement un médecin.
Partez en voyage seulement si votre diabète est bien contrôlé et si vous ne souffrez d’aucune complication invalidante. Préparez bien votre voyage, notamment en consultant votre médecin et en vous renseignant sur les conditions sanitaires et les ressources médicales du pays où vous vous rendez. Soyez vigilant quant à votre traitement, votre alimentation, etc.
Des examens réguliers permettent de traiter rapidement toute dégradation.
Voir aussi :
Dans le Corps humain virtuel :
Dans le Dictionnaire Visuel :
Dans les capsules encyclopédiques De Visu :
Dans le blogue ikonet :
Dans les jeux ikonet :